Eksperci: to mit, że półpasiec i infekcja RSV łagodnie przebiegają u dorosłych
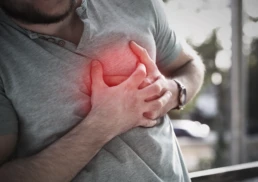
Nie jest prawdą, że infekcje RSV oraz półpasiec to łagodne choroby u dorosłych – oceniają eksperci. Dlatego tak ważne jest finansowanie szczepień przeciwko tym schorzeniom, zwłaszcza w grupach ryzyka – podkreślają.
„W świadomości społecznej półpasiec uchodzi za chorobę łagodną – parę zmian skórnych, trochę bólu i przejdzie. Jednak ból związany z chorobą może u niektórych osób utrzymywać się latami w postaci neuralgii półpaścowej” – powiedział PAP prof. Robert Flisiak, przewodniczący Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych. To powikłanie półpaśca sprzyja też rozwojowi depresji.
Specjalista dodał, że półpasiec stanowi szczególny problem u osób, które mają obniżoną odporność z powodu choroby współistniejącej lub jej leczenia. „Zachorowanie na półpaśca wymaga odroczenia postępowania terapeutycznego w chorobie zasadniczej, a to może nawet skracać życie pacjenta” – wyjaśnił.
Półpasiec jest reaktywacją latentnego (uśpionego) zakażenia wirusem ospy wietrznej (VZV). Chorują na niego najczęściej osoby po 50. roku życia, które w dzieciństwie przebyły ospę wietrzną i mają z jakiejś przyczyny obniżoną odporność.
Półpaśca rozpoznaje się na podstawie charakterystycznej wysypki – zmiany skórne umiejscowione są jednostronnie, na obszarze skóry unerwionym przez jeden korzeń nerwowy tylny.
„W wielu dziedzinach współczesnej medycyny, takich jak hematoonkologia, dermatologia, reumatologia, gastroenterologia stosuje się nowoczesne terapie biologiczne, zwykle w sposób przewlekły. Są one skuteczne, ale stwarzają ryzyko reaktywacji zakażeń latentnych, których przykładem jest półpasiec” – powiedziała prof. Małgorzata Pawłowska, kierownik Katedry Chorób Zakaźnych i Hepatologii Collegium Medicum im L. Rydygiera w Bydgoszczy.
Do pacjentów szczególnie zagrożonych wystąpieniem półpaśca oraz jego cięższym przebiegiem zalicza się m.in. osoby z chorobami autoimmunologicznymi, w tym reumatycznymi. Na kwietniowej debacie think tanku Medyczna Racja Stanu prof. Brygida Kwiatkowska, konsultant krajowa w dziedzinie reumatologii, podkreśliła że wynika to zarówno z samej choroby reumatycznej, jak i stosowanego w niej leczenia immunosupresyjnego.
„Dlatego w grupie chorych na choroby autoimmunologiczn absolutnie powinno się przestrzegać zasady wyszczepiania na wszystkie możliwe choroby dostępnymi szczepionkami. Zaliczamy tu sezonowe szczepienie na grypę i na COVID-19 oraz coroczne, szczepienie w zakresie zapobiegania półpaścowi i zakażeniom pneumokokowym” – podkreśliła reumatolog. Dodała, że dotyczy to pacjentów w każdej grupie wiekowej, a nie tylko osób w wieku 65 lat i więcej. „Musimy zrobić wszystko, aby dla naszych chorych na choroby autoimmunologiczne była możliwość refundacji tych sczepień” – oceniła prof. Kwiatkowska.
Od 1 stycznia 2024 r. dla osób w wieku 65 i starszych, które jednocześnie należą do grup ryzyka, Ministerstwo Zdrowia wprowadziło 50-procentową refundację szczepionki przeciwko półpaścowi i neuralgii półpaścowej. Należą tu m.in. pacjenci z: wrodzonym lub nabytym niedoborem odporności, uogólnioną chorobą nowotworową, zakażone HIV, po przeszczepieniu narządu miąższowego, z reumatoidalnym zapaleniem stawów, łuszczycą, łuszczycowym zapaleniem stawów, nieswoistym zapaleniem jelit, zesztywniającym zapaleniem stawów kręgosłupa, stwardnieniem rozsianym, toczniem rumieniowatym układowym. Po refundacji koszt szczepionki wynosi ok. 400 zł.
„Szczepionka na półpasiec jest droga, a jeżeli pacjent musi jeszcze wykupywać leki na przewlekłe choroby reumatyczne, to zmuszanie go do zaszczepienia się jest naprawdę dużym wyzwaniem logistycznym. Podjęłam wszystkie kroki, jako konsultant krajowa w dziedzinie reumatologii, żeby uzyskać refundację szczepionek dla chorych reumatologicznie” – powiedziała prof. Kwiatkowska.
Zdaniem prof. Pawłowskiej, szczepionka przeciw półpaścowi to ważny i efektywny kosztowo „oręż pozwalający zapobiegać reaktywacji zakażenia wirusem ospy wietrznej i półpaśca”. Każdy pacjent poddawany terapii biologicznej niezależnie od wieku powinien ją otrzymać bezpłatnie. „Gdy dojdzie do reaktywacji wirusa musimy przerwać leczenie choroby podstawowej i leczyć półpaśca, którego przebieg może być dramatyczny, zwłaszcza u osób z obniżoną odpornością. Choroba może prowadzić nawet do zgonu” – powiedziała specjalistka.
Obecny na debacie Medycznej Racji Stanu pełniące jeszcze wówczas funkcję wiceministra zdrowia Maciej Miłkowski podkreślił, że producent szczepionki przeciw półpaścowi zawnioskował o „rozszerzenie finansowania tego produktu”. „Są jednostki chorobowe, w których skuteczność tego szczepienia jest udowodniona i tu jest w pełni uzasadniona refundacja” – ocenił.
Podczas debaty Medycznej Racji Stanu dr Monika Wanke-Rytt z Klinika Pediatrii z Oddziałem Obserwacyjno-Izolacyjnym Warszawskiego Uniwersytetu Medycznego zwróciła uwagę na to, że również zakażenie wirusem RSV jest kojarzone z pediatrią.
U dzieci z chorobami współistniejącymi infekcja RSV może mieć ciężki przebieg i dać cięższe niż grypa powikłania wywołane bakteriami. „W pediatrii tych pacjentów mamy bardzo dużo. I niestety ciągnie to za sobą rodziców i dziadków, którzy wymagają hospitalizacji, bo zarazili się RSV od swojego wnuka czy dziecka i przebieg infekcji jest u nich również ciężki” – tłumaczyła. Jak dodała, w przypadku zakażenia RSV u dorosłych powikłane pneumokokowym zapaleniem płuc może w niektórych grupach wiekowych dawać śmiertelność od 40 do 50 proc.
„Od niedawna mamy możliwość szczepienia dorosłych. Szczepionka przeciw RSV nie jest tania. Jednak możliwość zapobiegania zakażeniom u dorosłych jest dużym sukcesem, bo można uniknąć wielu poważnych konsekwencji, w tym hospitalizacji” – oceniła.
W opinii specjalistów konieczne jest zwiększenie świadomości na temat możliwości szczepienia przeciw RSV osób dorosłych, jak również finansowanie szczepionek zwłaszcza grupom najbardziej narażonym na ciężki przebieg infekcji. Bez refundacji koszt szczepienia wynosi ok. 1200 zł. (PAP)
jjj/ agt/
Leczenie chorób reumatycznych w Polsce. Potrzebny szerszy dostęp do leków klasycznych off-label
Polskie Towarzystwo Reumatologiczne (PTR) przedstawiło stanowisko, w którym wskazuje na konieczność poszerzenia dostępu do leczenia poza zarejestrowanymi wskazaniami (off-label) w chorobach reumatycznych. – Są one zgodne z aktualną wiedzą medyczną i rekomendacjami – podkreśla PTR.
- W opinii ekspertów PTR oprócz dostępu do innowacyjnego leczenia w zapalnych chorobach reumatycznych poprawie powinna ulec także dostępność do leków klasycznych, również w zakresie wskazań off-label
- PTR przedstawiło listę z propozycją poszerzenia refundacji leków klasycznych dostępnych w aptekach
- Jak przekonują eksperci PTR, spośród leków biologicznych należy także rozważyć refundację rytuksymabu oraz tocilizumabu off-label w ramach programów lekowych
Klasyczne leki w reumatologii. Nie wszystkie refundowane w pełnym zakresie wskazań
Jak przypomina Polskie Towarzystwo Reumatologiczne, dostęp pacjentów do innowacyjnego leczenia ulega systematycznej poprawie, co Towarzystwo podkreśliło m.in. w niedawno opublikowanym stanowisku.
Natomiast PTR zaznacza, że refundacja leków biologicznych oraz syntetycznych celowanych w ramach programów lekowych opiera się w głównej mierze o zarejestrowane wskazania, ale w przypadku części leków i wskazań obejmuje także wskazania nieokreślone w charakterystyce produktu leczniczego, czyli off-label. – Są one zgodne z aktualną wiedzą medyczną i rekomendacjami – podkreśla Polskie Towarzystwo Reumatologiczne.
W opinii ekspertów PTR oprócz dostępu do innowacyjnego leczenia, poprawie powinna ulec także dostępność do leków klasycznych. Aktualnie w Polsce dla pacjentów reumatologicznych dostępne są następujące leki klasyczne:
• metotreksat (p.o., s.c.),
• azatiopryna,
• chlorochina,
• cyklofosfamid,
• cyklosporyna,
• mycofenolan mofetilu,
• leflunomid,
• sulfasalazyna.
Zgodnie z ustawą refundacyjną wszystkie leki są refundowane w zakresie wskazań wymienionych w aktualnej charakterystyce produktu leczniczego (ChPL). W odniesieniu do chorób reumatycznych o etiologii zapalnej i autoimmunizacyjnej w przypadku większości leków wskazania rejestracyjne nie obejmują wszystkich wskazań, w których leki te są stosowane w praktyce.
Dla części leków, wskazania refundacyjne są poszerzane zgodnie z aktualną wiedzą medyczną i rekomendacjami.
Aktualnie w Polsce nie wszystkie leki klasyczne są refundowane w pełnym zakresie wskazań określonym w ChPL (leflunomid) oraz nie wszystkie we wskazaniach off-label wynikających z aktualnej praktyki klinicznej, wiedzy i rekomendacji. Są także takie leki podstawowe, które nie były w Polsce dotychczas refundowane (hydroksychlorochina).
PTR o proponuje poszerzenie refundacji leków klasycznych w aptekach
Spośród wymienionych leków klasycznych pacjenci mają zapewniony szeroki dostęp, obejmujący „wszystkie zarejestrowane wskazania” oraz „choroby autoimmunizacyjne inne niż określone w ChPL”.
Są jednak wyjątki:
• leflunomid (refundacja obejmuje tylko RZS i w ograniczonym stopniu MIZS),
• mycofenolan mofetilu (refundacja obejmuje zapalenie naczyń, toczeń rumieniowaty układowy, nefropatię toczniową i twardzinę układową),
• metotreksat w postaci doustnej (refundacja obejmuje tylko zarejestrowane wskazania, refundacja w innych chorobach autoimmunizacyjnych dotyczy tylko metotreksatu w postaci podskórnej).
Jak zaznaczają eksperci PTR, zapis „choroby autoimmunizacyjne inne niż określone w ChPL” jest różnie interpretowany, nie wyczerpuje bowiem wszystkich wskazań klinicznych, szczególnie zapaleń stawów o etiologii innej niż autoimmunizacja. Ma to szczególne znaczenie w przypadku sulfasalazyny oraz leków antymalarycznych, które stosowane są często w praktyce, np. w przypadkach reaktywnego zapalenia stawów lub niezróżnicowanego zapalenia stawów.
Poprawa dostępu do leków klasycznych w aptekach ogólnodostępnych według opinii ekspertów PTR powinna obejmować przede wszystkim następujące substancje czynne w następującym zakresie (propozycja poszerzenia dot. leków lub kryteriów refundacyjnych w stosunku do aktualnej dostępności):
• hydroksychlorochina – we wszystkich zarejestrowanych wskazaniach oraz choroby autoimmunizacyjne inne niż określone w ChPL oraz zapalenia stawów o innej etiologii,
• chlorochina – zapalenia stawów o innej etiologii,
• metotreksat – postać doustna – choroby autoimmunizacyjne inne niż określone w ChPL,
• leflunomid – we wszystkich zarejestrowanych wskazaniach oraz choroby autoimmunizacyjne inne niż określone w ChPL,
• sulfasalazyna – zapalenia stawów o innej etiologii,
• mycofenolan mofetilu – choroba śródmiąższowa płuc w przebiegu układowych chorób tkanki łącznej.
PTR wskazuje leki biologiczne do rozważenia stosowania off-label w programach lekowych
Jak twierdzą eksperci, spośród leków biologicznych należy także rozważyć refundację rytuksymabu oraz tocilizumabu off-label w ramach programów lekowych we wskazaniach:
Rytuksymab
• toczeń rumieniowaty układowy (TRU, SLE) (B.150)
• choroba śródmiąższowa płuc w przebiegu twardziny układowej (SSc-ILD) oraz w przebiegu innych układowych chorób tkanki łącznej (PF-ILD w UChTŁ) (B.135)
Tocilizumab
• choroba śródmiąższowa płuc w przebiegu twardziny układowej (SSc-ILD) oraz w przebiegu części innych układowych chorób tkanki łącznej (m.in. mieszana choroba tkanki łącznej, MCTD-ILD).
PTR argumentuje, że w przypadku obu ww. leków biologicznych refundacją objęte są już leki biopodobne, co powinno skutkować poszerzeniem wskazań do ich stosowania w Polsce.
W dniu 9.04.2025 r. podczas debaty think tanku „Medyczna Racja Stanu” dot. reumatologii, w której udział brali eksperci PTR oraz przedstawicie Ministerstwa Zdrowia, Narodowego Funduszu Zdrowia oraz AOTMiT, zaadresowano różne potrzeby pacjentów reumatologicznych, w tym dot. refundacji leków off-label.
Polskie Towarzystwo Reumatologiczne we współpracy z konsultantem krajowym w dziedzinie reumatologii będzie nadal podejmowało aktywne działania skutkujące poprawą dostępności do leczenia w chorobach reumatycznych w Polsce.
Pod stanowiskiem PTR podpisali się:
dr hab. med. Zbigniew Żuber, prof. UAFM, prezes Polskiego Towarzystwa Reumatologicznego,
dr hab. n. med. Marcin Stajszczyk, przewodniczący Komisji ds. Polityki Lekowej Polskiego Towarzystwa Reumatologicznego.
10 milionów chorych Polaków. Podstępny przeciwnik powoli doprowadza do kalectwa
Ponad 10 milionów Polaków cierpi na choroby reumatyczne i układu mięśniowo-szkieletowego – alarmują eksperci. Osteoporoza, zwyrodnienia i stany zapalne stawów to poważne problemy zdrowotne, które generują ogromne koszty społeczne. Skuteczna terapia i odpowiednia opieka mogą znacząco je ograniczyć.
- Zdaniem ekspertów konieczna jest poprawa organizacji opieki nad pacjentami z chorobami reumatycznymi oraz mięśniowo-szkieletowymi, jak i zwiększenie dostępności nowoczesnych metod leczenia
- – Reumatologia ma młodą twarz. Można zachorować, będąc młodą osobą i wówczas człowiek całe życie spędzi jako osoba chora – powiedziała wiceprezes PTR prof. Magdalena Krajewska-Włodarczyk
- Eksperci przypominają, że choroby reumatyczne to schorzenia układowe, dlatego w opiece nad pacjentami, którzy na nie cierpią konieczna jest współpraca specjalistów wielu dziedzin
Jak leczyć choroby reumatyczne?
Specjaliści mówili o tym w środę na debacie think tanku Medyczna Racja Stanu w Warszawie. Podkreślali, że konieczna jest zarówno poprawa organizacji opieki nad pacjentami z chorobami reumatycznymi i mięśniowo-szkieletowymi (ang. rheumatic and musculoskeletal diseases, w skrócie RMD), jak i zwiększenie dostępności nowoczesnych metod leczenia.
Prof. Bogdan Batko, prezes elekt Polskiego Towarzystwa Reumatologicznego (PTR) powiedział na debacie, że co najmniej 10 mln osób w Polsce cierpi na choroby reumatyczne i mięśniowo-szkieletowe. Zalicza się do nich zarówno układowe choroby zapalne tkanki łącznej (np. reumatoidalne zapalenie stawów – RZS), na które cierpi ok. 1,3 mln Polaków, jak i osteoporozę – 2 mln, fibromialgię – 750 tys., jak również chorobę zwyrodnieniową stawów – 5,5 mln chorych. – Te choroby stanowią problem społeczny – podkreślił specjalista.
Europejska Liga Stowarzyszeń Reumatologicznych (EULAR) w wydanym w 2024 r. „Europejskim Manifeście EULAR 2024-2029” podała, że schorzenia te są najważniejszą przyczyną niepełnosprawności fizycznej w Unii Europejskiej. Obciążenie ekonomiczne z nimi związane jest szacowane na 240 mld euro rocznie.
Dlatego EULAR alarmuje, że aby uchronić europejskich obywateli, systemy opieki zdrowotnej i społecznej, a także gospodarkę przed skutkami chorób reumatycznych, konieczne jest opracowanie europejskich i krajowych strategii dotyczących jakości opieki nad pacjentami z RMD, w tym dostępu do sprawnej diagnostyki i optymalnego leczenia.
Uczestnicy środowej debaty zwrócili uwagę, że choroby reumatyczne (a wśród nich m.in. reumatoidalne zapalenie stawów, toczeń) „mają twarz kobiety”. Większość cierpiących na nie osób stanowią panie. Wbrew stereotypom choroby te nie są konsekwencją starzenia się – chorują na nie najczęściej osoby w wieku produkcyjnym, ale też dzieci i młodzież. – Reumatologia ma młodą twarz. Można zachorować będą młodą osobą i wówczas człowiek całe życie spędzi jako osoba chora – powiedziała wiceprezes PTR prof. Magdalena Krajewska-Włodarczyk.
Prof. Zbigniew Żuber, prezes PTR, ocenił, że w Polsce wciąż są duże opóźnienia w diagnostyce chorób reumatycznych, a co za tym idzie skuteczne leczenie jest włączane z poślizgiem, gdy zdążyło dojść do nieodwracalnych skutków choroby.
Generuje to ogromne koszty społeczne, związane z wypadaniem pacjentów z rynku pracy, powikłaniami wielonarządowymi tych chorób i niepełnosprawnością.
– Musimy tak diagnozować i leczyć pacjentów, by uchronić ich przed bólem, wielonarządowymi powikłaniami, kalectwem, a w efekcie przed wykluczeniem z życia społecznego. Chodzi też o to, by pacjenci w wieku produkcyjnym pracowali, a nie otrzymywali zasiłki z ZUS – przekonywał prof. Żuber.
Choroby reumatyczne – dostępne terapie
Naczelny Lekarz ZUS dr Piotr Winciunas zwrócił uwagę, że dane ZUS z ostatnich lat potwierdzają sukces nowoczesnych terapii w leczeniu chorób reumatycznych.
Za przykład podał fakt, że wydatki ZUS na renty z tytułu niezdolności do pracy w przebiegu reumatoidalnego zapalenia stawów (RZS) spadły w 2024 r. o 3 mln w porównaniu do lat poprzednich. Spadła również liczba dni absencji chorobowej pacjentów z RZS.
– Czyli możemy powiedzieć, że zastosowanie nowoczesnych metod leczenia RZS to jest pewien sukces, który przekłada się na wydatki ZUS – ocenił ekspert.
Prof. Żuber podkreślił, że dzięki współpracy z Agencją Oceny Technologii Medycznych i Taryfikacji, Ministerstwem Zdrowia i Narodowym Funduszem Zdrowia udało się w ostatnim czasie zrefundować nowoczesną terapię dla pacjentów z chorobą Stilla (z udziałem substancji o nazwie kanakinumab). –
Jest to bardzo ważne, ponieważ na świecie śmiertelność pacjentów z chorobą Stilla wynosi 4-5 proc. ze względów na późne rozpoznawanie i brak dostępności do leczenia. Na szczęście w Polsce dostęp do terapii nie jest już problemem – podkreślił reumatolog. Choroba Stilla jest rzadką chorobą autoimmunologiczną, która objawia się m.in. zapaleniem stawów.
Zdaniem prof. Adama Reicha, kierownika Kliniki Dermatologii Uniwersyteckiego Szpitala Klinicznego w Rzeszowie, w przebiegu chorób autoimmunizacyjnych włączenie od początku lepszego, skuteczniejszego leczenia jest w stanie w dużej mierze zapobiegać powikłaniom i ograniczyć inwalidztwo, a przez to zredukować ogólne koszty choroby. – Koszty leczenia powikłań często wielokrotnie przewyższają koszty właściwego leczenia – podkreślił ekspert.
Specjalista zwrócił uwagę na bardzo ciężką chorobę, która występuje u ok. 10 proc. pacjentów ze spondyloartropatiami osiowymi. Jest to hidradenitis suppurativa (HS). Choroba rozwija się zwykle po okresie dojrzewania i charakteryzuje się bolesnymi, głęboko osadzonymi zmianami w okolicach pachowych, pachwinowych i genitalnych. Towarzyszy im silny ból, nieprzyjemny zapach, swędzenie. W rezultacie pacjentom chorym na HS często towarzyszy strach przed stygmatyzacją, depresja, zaburzenia lękowe. W ocenie prof. Reicha jest to bardzo ciężka choroba, która wymaga wielospecjalistycznego podejścia, tymczasem część skutecznych leków nie jest pacjentom z HS refundowana.
Uczestnicy debaty podkreślali, że choroby reumatyczne to schorzenia układowe – dotyczą całego organizmu, dlatego w opiece nad pacjentami, którzy na nie cierpią konieczna jest współpraca specjalistów wielu dziedzin – reumatologów, kardiologów, pulmonologów, dermatologów. – Nie ma specjalisty, który nie byłby nam potrzebny. Wymaga to zmian systemowych i legislacyjnych – oceniła prof. Brygida Kwiatkowska, konsultantka krajowa w dziedzinie reumatologii.
Prof. Batko przypomniał, że obecnie pacjenci od 18. roku życia z wybranymi chorobami autoimmunologicznymi jak RZS, ŁZS (łuszczycowe zapalenie stawów), łuszczyca, zesztywniające zapalenie stawów kręgosłupa (ZZSK) i toczeń rumieniowaty układowy mają 50-procentową refundację szczepionki na półpaśca.
Zdaniem prof. Kwiatkowskiej możliwość szczepienia w aptekach może poszerzyć grupę pacjentów wyszczepionych przeciw półpaścowi.
"Zapadalność na nowotwory nam rośnie w sposób lawinowy". Eksperci tłumaczą, z czego to wynika
— W onkologii mamy ogromnie dużo wyzwań, ponieważ zapadalność na nowotwory nam rośnie w sposób lawinowy. Dodatkowo, na nowotwory, które były kiedyś domeną osób starszych chorują teraz coraz młodsze osoby — przekazała wiceminister zdrowia, Urszula Demkow. Eksperci zwracają uwagę, że Polsce 70-80 proc. pacjentów z nowotworami zgłasza się do lekarza w zaawansowanych stadiach choroby. Kluczem do zmiany tej sytuacji ma być edukacja zdrowotna.
- Nowotwory, obok chorób układu krążenia, stanowią główną przyczynę zgonów Polaków
- Zdaniem ekspertów statystyki przeżywalności można poprawić, dzięki powszechnej edukacji zdrowotnej i profilaktyce
- 4 lutego obchodzony jest Światowy Dzień Walki z Rakiem
- Poznaj swój Indeks Zdrowia! Wystarczy, że odpowiesz na te pytania
- Więcej aktualnych wiadomości znajdziesz na stronie głównej Onetu
Chorują coraz młodsi
Na kilka dni przed Światowym Dniem Walki z Rakiem, w Warszawie odbyła się debata think tanku Medyczna Racja Stanu, na której eksperci medyczni oraz przedstawiciele polityki zdrowotnej zwrócili uwagę, że poprawy wyników leczenia nowotworów w naszym kraju zależy, w znacznej mierze, od w edukacji zdrowotnej.
— W onkologii mamy ogromnie dużo wyzwań, ponieważ zapadalność na nowotwory nam rośnie w sposób lawinowy. Dodatkowo, na nowotwory, które były kiedyś domeną osób starszych chorują teraz coraz młodsze osoby. Przyczyną jest tryb życia, jaki prowadzimy, żywność przetworzona, jaką spożywamy — nasycona chemią, rolnictwo oparte na bardzo dużej ilości chemicznych środków, to co pijemy oraz powietrze jakim oddychamy — mówiła wiceminister zdrowia Urszula Demkow.
Podczas dyskusji zaznaczono, że profilaktyka nowotworowa jest jednym z trzech priorytetów polskiej prezydencji w Radzie UE.
— Tutaj mieszczą się kwestie związane z profilaktyką otyłości, chorób układu krążenia oraz profilaktyką przeciw nowotworom — wyliczał Paweł Kowal, inicjator Medycznej Racji Stanu. Poseł podkreślił, że te priorytety są traktowane jako zadania dla całej Unii, ale również jako program krajowy.
Jest to ogromny problem i prawdziwe wyzwanie — opieka i pomoc chorym musi być prowadzona na wielu frontach, zaczynając od prewencji i profilaktyki, gdzie mamy sporo do odrobienia, bo kluczowe jest to, żeby nowotwory wykrywać na jak najwcześniejszym etapie. To jest dla wszystkich oczywiste, a jednak tylko 10 proc. Polaków w odpowiednim wieku wykonało badania kolonoskopowe, 30 proc. kobiet wykonuje mammografię, a jeszcze mniej wykonuje systematycznie cytologię – tłumaczyła Demkow.
„Nie ma nic ważniejszego od edukacji”
Dr Janusz Meder, prezes Polskiej Unii Onkologii, przypomniał o doskonałych polskich lekarzach i opracowanych standardach leczenia, w tym Narodowej Strategii Onkologicznej. Jednak podkreślił, że bez inwestycji w edukację zdrowotną, nadal będziemy leczyć przede wszystkim nowotwory w wyższych stadiach zaawansowania.
Ekspert przypomniał, że w Polsce wciąż 70-80 proc. pacjentów z nowotworem zgłasza się do lekarza gdy choroba jest już zaawansowana. To jedna z głównych przyczyn gorszych wyników leczenia nawet o 10-15 punktów procentowych względem tych, które uzyskuje się w krajach Europy Zachodniej, w Kanadzie czy USA.
Plany wprowadzenia powszechnej edukacji zdrowotnej w polskich szkołach od 1 września 2025 r. są zagrożone, gdyż według ostatnich zapowiedzi minister edukacji, Barbary Nowackiej, edukacja zdrowotna może stać się przedmiotem nieobowiązkowym. Dr Meder apeluje o konieczność uczynienia tych zajęć obowiązkowymi, wskazując na znaczenie edukacji w walce z epidemią chorób nowotworowych.
— Nie ma nic ważniejszego od edukacji. Kilkadziesiąt lat czekaliśmy na ten moment i myślę, że bardzo źle by się stało, gdyby nie były to zajęcia obowiązkowe. (…) Jeżeli my chcemy być postrzegani w UE jako równoważni partnerzy troszczący się o problem edukacji społeczeństwa, to absolutnie musimy to naprawić i absolutnie od 1 września te zajęcia muszą być obowiązkowe. Przecież tam są przekazywane treści na bazie wiedzy i wyników badań naukowych. Trudno by było izolować społeczeństwo od tego – przekonywał.
Zapadalność rośnie lawinowo. "Od 1 września te zajęcia muszą być obowiązkowe"
W Polsce aż 70-80 proc. pacjentów z chorobą nowotworową zgłasza się do lekarza w bardziej zaawansowanych stadiach choroby. Bez obowiązkowej edukacji zdrowotnej w szkołach nie zmienimy tego i nie poprawimy wyników leczenia nowotworów w naszym kraju – alarmują eksperci.
- Obecnie nowotwory są – poza chorobami układu krążenia – główną przyczyną zgonów Polaków
- Prezes Polskiej Unii Onkologii dr Janusz Meder podkreśla, że w Polsce wciąż 70-80 proc. pacjentów z nowotworem zgłasza się do lekarza w wyższych stadiach zaawansowania choroby
- Jest to jedna z głównych przyczyn tego, że nasze wyniki leczenia są gorsze o 10-15 punktów procentowych od tych, które uzyskuje się w krajach Europy Zachodniej, w Kanadzie czy USA
- – Nie ma nic ważniejszego od edukacji. Kilkadziesiąt lat czekaliśmy na ten moment i myślę, że bardzo źle by się stało, gdyby nie były to zajęcia obowiązkowe – zaznacza
- – Absolutnie od 1 września te zajęcia muszą być obowiązkowe. Przecież tam są przekazywane treści na bazie wiedzy i wyników badań naukowych – przekonuje specjalista
Nowotwory jedną z głównych przyczyn zgonów Polek i Polaków
Specjaliści z różnych dziedzin medycyny oraz polityki zdrowotnej państwa dyskutowali o tym w piątek w Warszawie podczas debaty think tanku Medyczna Racja Stanu. Zorganizowano ją na kilka dni przed Światowym Dniem Walki z Rakiem, który obchodzimy 4 lutego.
Eksperci podkreślali, że edukacja zdrowotna to podstawa skutecznej profilaktyki nowotworów, a kwestie związane z promocją profilaktyki chorób są jednym z trzech priorytetów dotyczących zdrowia w trakcie trwającej obecnie polskiej prezydencji w Radzie UE. – Tutaj mieszczą się kwestie związane z profilaktyką otyłości, chorób układu krążenia oraz profilaktyką przeciw nowotworom – wymieniał inicjator powołania Medycznej Racji Stanu, poseł Paweł Kowal (KO) z sejmowej Komisji Spraw Zagranicznych. Zaznaczył, że polska prezydencja traktuje te priorytety jako zadania dla całej UE, ale również jako program do działania na poziomie krajowym.
– W onkologii mamy ogromnie dużo wyzwań, ponieważ zapadalność na nowotwory nam rośnie w sposób lawinowy. Dodatkowo, na nowotwory, które były kiedyś domeną osób starszych chorują teraz coraz młodsze osoby. Przyczyną jest tryb życia, jaki prowadzimy, żywność przetworzona, jaką spożywamy – nasycona chemią, rolnictwo oparte na bardzo dużej ilości chemicznych środków, to co pijemy oraz powietrze jakim oddychamy – mówiła podczas spotkania wiceminister zdrowia Urszula Demkow.
Przypomniała, że obecnie nowotwory są – poza chorobami układu krążenia – główną przyczyną zgonów Polaków.
– Jest to ogromny problem i prawdziwe wyzwanie – opieka i pomoc chorym musi być prowadzona na wielu frontach, zaczynając od prewencji i profilaktyki, gdzie mamy sporo do odrobienia, bo kluczowe jest to, żeby nowotwory wykrywać na jak najwcześniejszym etapie. To jest dla wszystkich oczywiste, a jednak tylko 10 proc. Polaków w odpowiednim wieku wykonało badania kolonoskopowe (istotne w profilaktyce i wczesnym wykrywaniu raka jelita grubego – PAP), 30 proc. kobiet wykonuje mammografię, a jeszcze mniej wykonuje systematycznie cytologię – wymieniała Demkow.
„Nie ma nic ważniejszego od edukacji”
Prezes Polskiej Unii Onkologii dr Janusz Meder podkreślił, że w Polsce wciąż 70-80 proc. pacjentów z nowotworem zgłasza się do lekarza w wyższych stadiach zaawansowania choroby. Jest to jedna z głównych przyczyn tego, że nasze wyniki leczenia są gorsze o 10-15 punktów procentowych od tych, które uzyskuje się w krajach Europy Zachodniej, w Kanadzie czy USA, mówił onkolog.
Przypomniał, że mamy doskonałych lekarzy, opracowane standardy leczenia, Narodową Strategię Onkologiczną na lata 2020-2030. – Mamy teraz naprawdę wielką szansę, by wcześniej rozpoznawać nowotwory i poprawić wyniki leczenia nowotworów w Polsce. Ale jeżeli nie zainwestujemy w edukację (…), to ciągle będziemy gonili Europę i świat, ponieważ zbyt wielu chorych będziemy musieli leczyć w wyższych stopniach zaawansowania choroby nowotworowej – tłumaczył dr Meder.
Przypomniał, że od 1 września 2025 r. w polskich szkołach miała zostać wdrożona powszechna edukacja zdrowotna na wszystkich szczeblach edukacji dzieci i młodzieży. Jego zdaniem niepokojące jest to, że zgodnie z ostatnimi zapowiedziami ministry edukacji Barbary Nowackiej od 2025 r. edukacja zdrowotna stanie się przedmiotem nieobowiązkowym.
– Nie ma nic ważniejszego od edukacji. Kilkadziesiąt lat czekaliśmy na ten moment i myślę, że bardzo źle by się stało, gdyby nie były to zajęcia obowiązkowe. (…) Jeżeli my chcemy być postrzegani w UE jako równoważni partnerzy troszczący się o problem edukacji społeczeństwa, to absolutnie musimy to naprawić i absolutnie od 1 września te zajęcia muszą być obowiązkowe. Przecież tam są przekazywane treści na bazie wiedzy i wyników badań naukowych. Trudno by było izolować społeczeństwo od tego – przekonywał specjalista.
Dodał, że jeżeli ludzie nie nauczą się troszczyć o swoje zdrowie, nie nauczą się przestrzegać zasad zapisanych Europejskim Kodeksie Walki z Rakiem, to nigdy nie poradzimy sobie z epidemią chorób nowotworowych. – Wdrożenie obowiązkowej edukacji jest podstawą do tego, by mieć lepsze wyniki leczenia polskich pacjentów – alarmował dr Meder. Podkreślił, że jest to apel ekspertów Polskiej Unii Onkologii, jak również Medycznej Racji Stanu i przedstawicieli organizacji pacjentów.
Zdrowie Polek i Polaków w czasach zmian klimatu. Co zaboli nas najmocniej?
Najczęściej o zdrowiu w perspektywie zmian klimatu mówimy o pogarszającej się kondycji układu krwionośnego i spadku odporności na różnego rodzaju mikroorganizmy. Dzisiaj trudno uwierzyć, że w Polsce będziemy notowali przypadki chorób, które znamy z tropików i stref podzwrotnikowych. Z naszym zdrowiem nie będzie działo się dobrze, ze względu na zbyt duże tempo zmian zachodzących w środowisku.
Na początku udary, odwodnienia i omdlenia
Pierwszą reakcją organizmu ludzkiego na niestabilność pogody i szybkie jej zmiany jest zmiana parametrów ciśnienia tętniczego. Optymalna wartość na poziomie 120/80 mmHg z odchyleniem w granicach 100-139/60-89 mmHg utrzymująca się w dłuższym okresie monitorowania będzie charakterystyczna jedynie dla młodych i zdrowych organizmów. Osoby starsze, z chorobami przewlekłymi oraz ciężko pracujące fizycznie coraz częściej będą mierzyły się z wynikami poza skalą zdrowego pomiaru.
Zlekceważenie pojawiającego się „złego ciśnienia” w najgorszym przypadku może skutkować zawałem mięśnia sercowego, udarem lub wylewem krwi do mózgu. Zagrożenie występowaniem tych zdarzeń medycznych spotęgowane jest w okresach upałów oraz sytuacjach nagłej i szybkiej zmiany parametrów ciśnienia atmosferycznego. Towarzysząca ospałość lub wręcz przeciwnie – nadpobudliwość – ograniczają zdolności organizmu do rozpoznania deficytów energetycznych i utrzymania nawodnienia na poziomie adekwatnym do sytuacji pogodowej.
Odwodnienie, w szczególności groźne dla dzieci i osób starszych, skutkuje omdleniami, utratą przytomności, a nawet wystąpieniem drgawek rozpoznawanych jako drgawki epileptyczne. Racjonalne funkcjonowanie układu nerwowego w warunkach stresowych wywołanych brakiem wody to również zaburzenia pamięci, apatia, wzmocnienie istniejących dysfunkcji psychologiczno-psychiatrycznych, niedowład kończyn, zaburzenia mowy oraz spadek optymizmu na rzecz tak zwanego czarnowidztwa.
Należy również dodać, że ograniczona praca centralnego układu nerwowego przekłada się bezpośrednio na funkcjonowanie wszystkich innych organów. Mózg jako jednostka nadrzędna, w pierwszej kolejności będzie wykorzystywał zasoby wody na własne potrzeby, ograniczając jej dostępność dla pozostałych narządów. Podobna sytuacja dzieje się w momencie spadku dostępności glukozy. Brak apetytu lub nadmierny apetyt oraz niezbilansowana dieta towarzyszące w momentach obniżenia lub nadreaktywności nerwowej prowadzą do zachwiania gospodarki energetycznej organizmu.
Eksploatacja metaboliczna związana z wydatkowaniem energetycznym, np. na chłodzenie ciała przy braku odpowiedniego dostarczania łatwo przyswajalnych wysokokalorycznych pokarmów, skutkować będzie takimi samymi objawami jak przy odwodnieniu organizmu. Analizy wskazują, że w Polsce co 8 minut ktoś doznaje udaru mózgu i potrzebuje szybkiej pomocy medycznej. Szacuje się, że 60 tys. pacjentów rocznie trafia do szpitali tylko z powodu tego zdarzenia. Kolejne 30 tys. lekceważy objawy i świadomie odmawia hospitalizacji. Przewiduje się, że w nadchodzących latach przy obecnym stylu życia i warunkach klimatycznych jeden na sześciu mieszkańców Polski w swoim życiu przejdzie udar mózgu. Niestety, ale ta tendencja się pogłębia i za 20-30 lat już 1 z 4 Polaków dozna tego przypadku medycznego.
Później więcej chorób klimatozależnych
Współczesna medycyna oficjalnie używa już sformułowania „choroby klimatozależne”. Definicja mówi nie tylko o nowych chorobach pojawiających się na danym terenie i do tej pory nie znanych w tym właśnie obszarze, ale również o wzroście zachorowalności na daną jednostkę chorobową ze względu na zmianę klimatu. Do najczęstszych i najbardziej popularnych w obecnym czasie zaliczamy te wywołane nadmiernym promieniowaniem słonecznym (w tym nowotwory skóry i oczu oraz zaburzenia immunologiczne), fotoalergie o podłożu uczuleniowym na zanieczyszczenia powietrza, zaburzenia wynikające z toksycznego działania wysokiego poziomu ozonu w aglomeracjach miejskich oraz różnego rodzaju choroby wywoływanie przez mikroorganizmy.
Dla Europy Środkowej, według Światowej Organizacji Zdrowia (WHO), istnieje realne zagrożenie wzrostu zachorowalności i wzrostu śmiertelności na taki choroby jak: anaplazmoza, erlichiozy, salmonelloza, borelioza, zakażenia odporne na antybiotyki, kleszczowe zapalenie mózgu oraz infekcje grzybicze. WHO informuje jednocześnie, że należy spodziewać się coraz częściej pacjentów z objawami dengi, malarii oraz choroby Zachodniego Nilu. O ile w obecnych realiach wydawać się może to nadmierną ostrożnością, o tyle w perspektywie kolejnych 20-30 lat staje się to zagrożeniem, nawet o charakterze lokalnych epidemii.
Warto zwrócić uwagę na dwie inne choroby, które zagrażają Polkom i Polakom. Pierwszą z nich są infekcje wirusami z rodziny Bunyaviridae. Hantawirusy, bo o nich mowa, w głównej mierze roznoszone są przez gryzonie. Odpowiadają one za gorączkę krwotoczną z zespołem nerkowym lub rozwój hantawirusowego zespołu płucnego. Po raz pierwszy pacjenta zainfekowanego hantawirusami zdiagnozowano w naszym kraju w 2004 r. Coroczna ilość przypadków tej choroby w Polsce jest niewielka, ale ze względu na masowy pojaw gryzoni po powodziach i zalaniach obszarowych wzrost zakażenia tymi wirusami jest wysoko prawdopodobny i szczególnie niebezpieczny. Drugą grupą chorób są choroby wywoływane przez zakwit glonów w wodzie.
Na co zwrócić szczególną uwagę
Zmiany planetarne zachodzą zbyt szybko, aby ludzie i zwierzęta mogli się do nich przystosować. Zmiana klimatu oznacza, że wirusy, bakterie oraz pasożyty mogą łatwiej i szybciej się rozprzestrzeniać do miejsc, w których nigdy wcześniej się nie pojawiały. Zgodnie z publikacją z 2022 roku, która pojawiła się w Nature Climate Change, spośród 375 monitorowanych chorób zakaźnych o znaczeniu globalnym, aż 218 (58%) zostało pogłębionych przez zmiany klimatu.
Światowa Organizacja Zdrowia wskazuje, że szczególna uwagę należy zwrócić na kilka elementów, które są nośnikami i rezerwuarem zagrożeń wpływających na nasze zdrowie, w tym na zdrowie Polek i Polaków. Należą do nich: spadająca jakość wód powierzchniowych i zagrożenie brakiem stałego dostępu do wody pitnej o odpowiednich parametrach, niewystarczająca dbałość o higienę osobista i higienę środowiska, nadmierna i długotrwała ekspozycja na działanie wysokich temperatur, bezpośredni kontakt z dzikimi zwierzętami, brak zbilansowanej diety oraz niedobory białka, witamin i mikroelementów w diecie oraz mikroplastik.
Zaburzenia klimatyczne oraz niestabilność środowiska tworzą sprzyjające warunki do rozwoju mikroorganizmów grzybowych. Z tego względu przewiduje się, że ilość pacjentów infekowanych przez te organizmy będzie rosła, w tym ilość przypadków o bardzo ciężkim przebiegu ze zgonem włącznie. Już dzisiaj w Polsce istnieje realne zagrożenie rozwojem infekcji grzybiczych rozwijających się w płucach i mózgu.
Naukowcy przewidują również, że zmiany klimatu będą miały niszczący wpływ na wodę słodką i środowisko morskie. Już dzisiaj zauważamy częstsze i cięższe przypadki szkodliwych zakwitów glonów, z wydzielaniem substancji neurodegeneracyjnych przez te organizmy do środowiska. Z tego względu pobieranie i wykorzystywanie wody z ujęć powierzchniowych stanie się groźne dla zdrowia ludzi i zwierząt bez zastosowania dodatkowych i kosztownych technologii oczyszczania. Woda to również coraz większe stężenie antybiotyków w jej zasobach wpływające na uodparnianie się mikroorganizmów oraz mikroplastik idealny nośnik zaadsorbowanych zanieczyszczeń i przenoszonych w łańcuchu pokarmowym.
„Siła kobiet”
26 marca, debatą „Siła kobiet” Medyczna Racja Stanu w partnerstwie z Federacją Stowarzyszeń „Amazonki” inauguruje II etap kampanii edukacyjno-systemowej „Zdrowie kobiety – bezpieczeństwo rodziny”, której celem jest skierowanie społecznej uwagi na znaczenie profilaktyki chorób cywilizacyjnych, w tym nowotworowych.
Wg danych GUS w końcu czerwca 2022 r. ludność Polski liczyła 37,8 mln osób. W ogólnej liczbie ludności kobiety stanowiły prawie 52% (19,6 mln osób), a współczynnik feminizacji wynosił 107 (w miastach 111, a na wsi 101).1 Do tej grupy obywatelek Polski, od 24 lutego 2022 r. dołączyło ok. 1 mln uchodźczyń z Ukrainy, ponieważ według Rzecznika Praw Obywatelskich zdecydowana większość osób szukających w Polsce schronienia przed wojną w Ukrainie to kobiety i dziewczęta.2 Niesie to ze sobą odpowiedzialność Państwa Polskiego za zdrowie także tych kobiet i dziewcząt, dostęp do szczepień ochronnych, leków oraz wszystkich innych potrzebnych świadczeń zdrowotnych.

„Zdrowie to więcej niż brak choroby”
Światowa Organizacja Zdrowia nazywa właściwą troskę o zdrowie – jednym z podstawowych praw każdego człowieka, a samo zdrowie definiuje nie tylko jako brak choroby czy kalectwa, ale dobrostan fizyczny, psychiczny i społeczny.
O zdrowiu jako wartości wspólnej, w czasie poprzedzającym obchody Światowego Dnia Walki z Rakiem i Międzynarodowego Dnia Chorego, podczas debaty Medycznej Racji Stanu dyskutowali z decydentami eksperci i pacjenci.
Ci ostatni, głosem Krystyny Wechmann, prezes Fundacji Polskiej Koalicji Pacjentów Onkologicznych zwracają uwagę na niefortunne określenie „walka z rakiem”.
– Nie chcemy walczyć z chorobą tylko skutecznie jej zapobiegać, szybko wykrywać i mądrze leczyć. Postęp medycyny pozostaje w opozycji do mitu raka-zabójcy. Coraz częściej mówimy o chorobie przewlekłej, wymagającej, po prostu dobrego leczenia, a nie etosu walki. Każde zmaganie się z przeciwnikiem wymaga sił, a tych chory nie ma. Dostęp do wiedzy o sposobach zapobiegania kryzysom zdrowia, skutecznych terapii, fachowych, empatycznych kadr – to nie są potrzeby pola walki tylko ludzi chcących żyć.
– Wzmocnienie pozycji lekarza rodzinnego w wychwytywaniu wczesnych stadiów choroby nowotworowej i opieki nad pacjentem po zakończeniu leczenia, poszerzenie dostępu do nowoczesnych metod diagnostyki, unity narządowe, troska o kadry i skuteczną profilaktykę, to najpilniejsze wyzwania naszego bezpieczeństwa onkologicznego w opinii prof. Macieja Krzakowskiego, konsultanta krajowego w dziedzinie onkologii klinicznej.
Z tej perspektywy trudno zrozumieć wieloletnie zaniechania we wprowadzeniu Narodowego Planu Eliminacji wirusa HCV, odpowiedzialnego, każdego roku w Polsce, za tysiące zgonów na raka wątrobowokomórkowego. Powszechny program testowania pozwoliłby, zdaniem lekarzy POZ, zakaźników, hepatologów i onkologów dotrzeć do nieświadomych nosicieli HCV.
– Ci ludzie mogliby żyć, gdyby na czas zostali wychwyceni i otrzymali, dostępne w Polsce, wysokiej skuteczności leki. Zabiegamy o to od lat. To już nie czas na kolejne pilotaże. Dokładnie wiemy, co trzeba zrobić. Tylko to wreszcie zróbmy, prowadząc testy na szeroka skalę – apelowali liderzy Polskiego Towarzystwa Epidemiologów i Chorób Zakaźnych – prof. Robert Flisiak i prof. Krzysztof Tomasiewicz.
– W chorobach nowotworowych układu krwiotwórczego, którym nie potrafimy zapobiegać, rośnie znaczenie dostępu do nowoczesnych metod diagnostyki i leczenia oraz sprawnej organizacji wysokospecjalistycznych ośrodków. Dlatego, tak ważne jest powstanie Krajowej Sieci Hematoonkologicznej. Ogromny postęp medycyny odmienił już los wielu naszych pacjentów. Dziś jednym z pilnych wyzwań pozostaje ostra białaczka szpikowa, gdzie tylko 30% chorych przeżywa 5 lat. Rozwiązaniem poprawiającym rokowania byłby dostęp do iwosydenibu – pierwszej terapii celowanej dla ściśle określonej grupy chorych, który w połączeniu z azacytydyną wykazuje ponad trzykrotnie dłuższy czas przeżycia całkowitego – dodała prof. Ewa Lech-Marańda, konsultant krajowa w dziedzinie hematologii.
– Skala postępu terapeutycznego w naszej dziedzinie faktycznie jest imponująca, a zwiększający się dostęp do nowoczesnych terapii systematycznie poprawia też rokowania cierpiących na chłoniaki czy szpiczaka. Dla pacjentów ze szpiczakiem plazmocytowym czekamy jeszcze na dostęp do nowych schematów karfilzomibu, a w diagnozie chłoniaka Hodgkina – do brentuksymabu vedotin, który w podaniu z trzema innymi lekami w pierwszej linii leczenia IV stadium zaawansowania, odmienić mógłby sytuację kliniczną naszych podopiecznych – dodał prof. Krzysztof Giannopoulos, prezes
Stowarzyszenia Hematologia Nowej Generacji, Prorektor ds. Szkoły Doktorskiej i Badań Klinicznych UM w Lublinie.
Determinacja w przeciwdziałaniu otyłości i skutecznym jej leczeniu, pozwala zapobiec 200 chorobom, wśród których są też nowotworowe. Tymczasem w Polsce nadmierną masę ciała ma 65,7% mężczyzn i 45,9% kobiet, a na otyłość cierpi 15,4% mężczyzn i 15,1% kobiet – przypomina prof. Mariusz Wyleżoł, prezes elekt Polskiego Towarzystwa Leczenia Otyłości, propagator kompleksowej specjalistycznej opieki nad pacjentami z otyłością olbrzymią KOS-BAR, leczonych chirurgicznie i opieki specjalistycznej nad pacjentami z otyłością KOS-BMI 30 PLUS.
TAK dla zdrowia rodziny. Nauczmy się zarządzać zdrowiem
Polacy za rzadko zgłaszają się na badania profilaktyczne
– Pamiętając, że poziom zgłaszalności na badania profilaktyczne w Wielkiej Brytanii wynosi 70% podczas, gdy w Polsce tylko 38%.
– Mamy świadomość, jak wiele jest do zrobienia. Medyczna Racja Stanu od 7 lat gromadzi wokół pilnych wyzwań zdrowia: ekspertów w dziedzinie medycyny, farmakologii, psychologii, ekonomii, prawa, a także pacjentów oraz polityków różnych opcji, wypracowując rekomendacje dla decydentów. Dzięki temu systematyczne prowadzonemu dialogowi, coraz częściej udaje się odmienić los chorych.
Nasza kampania to głos za tym, byśmy nauczyli się zapobiegać poważnym kryzysom zdrowia. Chcąc skutecznie dotrzeć z przekazem na temat współodpowiedzialności za zdrowie własne i bliskich, poprosiliśmy o wsparcie osoby znane i lubiane.
Ambasadorkami kampanii zgodziły się zostać: Ewa Jakubiec, tegoroczna Miss Polonia – osoba tu nieprzypadkowa, jako dyplomowana pielęgniarka, studentka Zdrowia Publicznego oraz Laura Breszka, której popularność, zdobyta dzięki znakomitym rolom teatralnym i filmowym, gwarantuje, że będzie wysłuchana – powiedziała Anna Jasińska, rzeczniczka Medycznej Racji Stanu.
Korzystajmy z badań, reagujmy na sygnały organizmu
– Namawiając do współodpowiedzialności za własne zdrowie, przypominamy o: dobrodziejstwie szczepień, badań przesiewowych, testów pozwalających wykryć onkogenne wirusy, uważności dla pierwszych niepokojących sygnałów organizmu. Pamiętając o lęku przed diagnozą choroby nowotworowej, zwracamy też uwagę na ogromny postęp medycyny.
Pozwala on – jak w przypadku szczepień na HPV – zapobiegać chorobie, a dzięki nowoczesnym testom precyzyjnie rozpoznawać zagrożenie tym wirusem. Coraz częściej też skutecznie potrafimy radzić sobie z diagnozą raka. Propagowanie wiedzy o skali postępu medycyny służy przezwyciężaniu lęku przed zgłaszaniem się do lekarza – dodała Krystyna Wechmann, prezes Fundacji Polskiej Koalicji Pacjentów Onkologicznych, współorganizatorka kampanii.
– Warto wiedzieć, że nasz mózg często przekłamuje, mami podpowiadając, że „przecież są w tej chwili ważniejsze sprawy niż szczepienie przeciwko grypie, że jeszcze mamy czas na mammografię i zmianę jadłospisu na zdrowszy…” Przekłamanie poznawcze dotyczy każdego, bez względu na wiek, czy poziom wykształcenia. Dobrze znamy mechanizm natychmiastowej nagrody, a mimo to zajadamy stres czekoladą. Ignorujemy rozwiązania logiczne, wybierając nielogiczne zachowania – przestrzegała dr Mariola Kosowicz, kierująca Poradnią Zdrowia Psychicznego w Narodowym Instytucie Onkologii, przypominając, że badamy się z zamiarem wykluczenia choroby, nie jej znalezienia.
Systematycznie przeprowadzana kontrola stanu zdrowia, nawet gdy potwierdzi obecność choroby, to zazwyczaj w stadium pozwalającym na skuteczną interwencję.
– Jeśli chodzi o udział w programach badań przesiewowych kobiet, to obserwujemy stopniową, choć nadal niewystarczającą poprawę. Bardzo zależny nam na czujności onkologicznej seniorek i cieszy możliwość objęcia opieką systemową pań w wieku 70+, bowiem niepokojący jest wzrost liczby zgonów w tej grupie, spowodowany zbyt późno rozpoznanym rakiem piersi i mylnym przeświadczeniem, że ta choroba nie stanowi już dla nich zagrożenia.
Choroby onkologiczne można dziś skutecznie leczyć
Postęp medycyny pozwala dziś interweniować na każdym etapie procesu nowotworowego, ale w tych późniejszych o wiele trudniej o zadowalający efekt. Dlatego lepiej przeciwdziałać rozwinięciu się choroby nowotworowej, zapobiegając jej nawrotowi.
Leki z grupy cyklibów mają tę moc, a wiedząc, że jeden z nich jest właśnie w procesie refundacyjnym liczę na pozytywne decyzje. Uchronienie pacjenta przed nawrotem choroby to cel onkologa, gdy nie powiedzie się pierwsza interwencja podejmowana z zamiarem wyleczenia. Tak dzieje się niestety w przypadku 1/3 pań z wczesnym hormonozależnym rakiem piersi. Mogąc do tego nie dopuścić, wierzę, że dostaniemy taką szansę dla naszych podopiecznych, ich otoczenia rodzinnego i zawodowego – przekonywała o wartości profilaktyki nawrotu choroby prof. Barbara Radecka, ordynator Kliniki Onkologii Opolskiego Centrum Onkologii.
– Pilne wyzwanie cywilizacyjne to syndrom X – zespół metaboliczny, którego pochodną są nowotwory, zawały, udary mózgu. Cukrzyca stanowi bramę dla 200. zagrażających życiu chorób. Tymczasem nasze dzieci tyją szybciej niż ich rówieśnicy w UE, a nadciśnienie zaczyna się diagnozować u nastolatków. Konsekwencje zdrowotne, społeczne i finansowe każą podejmować natychmiastowe działania. Nie rozumiem dlaczego apele ekspertów Medycznej Racji Stanu o wprowadzenie „godziny dla zdrowia” w szkołach, jako pełnoprawnego przedmiotu nauczania – to wciąż tylko projekt. W kampanii „TAK dla zdrowia rodziny” będziemy o tym przypominać do skutku – deklarował dr Janusz Meder, prezes Polskiej Unii Onkologii.
– Ważna jest każda skuteczna metoda dotarcia do jak największej liczby społeczeństwa z informacją, że wirus HCV, odpowiedzialny za poważne schorzenia wątroby mogące powodować raka wątrobowokomórkowego to u nas, każdego roku, powód 3000 utraconych istnień. Dotarcie do nieświadomych nosicieli dzięki prostemu testowi, który zleci lekarz POZ jest darem uniknięcia dramatu. Potrafimy skutecznie i szybko wyleczyć WZW-C spowodowane wirusem, ale wobec raka wątroby nadal jesteśmy bezsilni. Wybór powinien być prosty. Możemy, jak zaleca WHO, całkowicie wyeliminować takie zagrożenie, ale potrzebna jest nasza gotowość do współdziałania, zaangażowanie lekarzy rodzinnych i wprowadzenie narodowego programu eliminacji HCV – apelował prof. Krzysztof Tomasiewicz, kierownik Kliniki Chorób Zakaźnych Samodzielnego Szpitala Publicznego nr 1 w Lublinie.
– Widząc, jak wielu, nie tylko młodych ludzi, decyduje się na tatuaże, nie mówiąc o innych źródłach możliwego zakażenia HCV, będę przypominała, że wykonany na czas test w kierunku wirusa pozwala zapobiec ciężkim, zagrażającym życiu chorobom”- obiecuje Laura Breszka – ambasadorka kampanii.
Jeśli tak rozpoznawalne i zaangażowane osoby apelują o uważność dla tego co jemy, jak radzimy sobie ze stresem, czy regularnie się badamy i szczepimy – to jest szansa, że będą wysłuchane – dodają organizatorzy kampanii, publikując przesłanie ambasadorek w mediach społecznościowych.
Swoje wsparcie misji organizatorów kampanii zadeklarowali, biorący udział w debacie przedstawiciele: Lewicy, PiS, KO, Polski 2050, obiecując uwagę dla tych wyzwań w pracach właściwych komisji sejmowych i senackich.
Tydzień po debacie, 7 października na Jasnej Górze spotkało się ponad 8 tysięcy Amazonek, które kończąc pielgrzymkę w intencji własnego zdrowia i zdrowia swoich bliskich, także obiecały ścisłą współpracę z organizatorami i ekspertami kampanii.
To ważne zobowiązania bowiem, jak przypomniała Marzanna Bieńkowska z biura Rzecznika Praw Pacjenta – wciąż nie ma konkretów w sprawie „godziny dla zdrowia” w szkołach, a hipokryzją systemową nazwał mec. Piotr Mierzejewski z Biura Rzeczka Praw Obywatelskich apele polityków byśmy nie palili i ograniczyli spożycie alkoholu, przy pełnej dostępności rynkowej tych produktów.
– Wiedząc, że 8 % Polaków codziennie spożywa alkohol, 30% pali papierosy, a 60% jest zagrożonych otyłością uważam, że ta kampania jest niezbędna w trosce o nas samych i kolejne pokolenia – ocenił Stanisław Maćkowiak, prezes Federacji Pacjentów Polskich.
Właśnie dlatego 21 listopada prof. Artur Mamcarz, propagator medycyny stylu życia, kierownik Kliniki Kardiologii WUM, Ewa Jakubiec, Miss Polonia i Anna Jasińska, rzeczniczka Medycznej Racji Stanu, spotkali się z uczniami jednej z podwarszawskich szkół podstawowych, by porozmawiać o najlepszych sposobach na długie, aktywne życie, pozwalające realizować plany i marzenia.
– Były oczywiście zdjęcia z najpiękniejszą Polką, ale nie tylko. Dzieci pytały, co jeść i jaki uprawiać sport by mieć zgrabną sylwetkę, jak sprawdzić czy jesteśmy bezpieczni po wykonaniu tatuażu, jak wpłynąć na rodziców, żeby rzucili palenie i dlaczego ważny jest zdrowy sen. Takie wydarzenia, to praktyczny wymiar kampanii. Będziemy spotykać się z uczniami, docierać do nich via media społecznościowe, ale też dalej lobbować za wprowadzeniem do programu szkół i przedszkoli „godziny dla zdrowia” – obiecują inicjatorzy kampanii.
Dwie trzecie mieszkańców Europy choruje na otyłość lub nadwagę
– Otyłość jest przewlekłą chorobą. Warto i należy o tym mówić ciągle, ponieważ nadal wiele osób traktuje chorobę otyłościową jako defekt kosmetyczny, a nie chorobę – podkreślali eksperci w trakcie spotkania z dziennikarzami podczas II Kongresu Leczenia Otyłości, zorganizowanego z inicjatywy Polskiego Towarzystwa Leczenia Otyłości, którego organizatorem wykonawczym było wydawnictwo Termedia.
Otyłość to choroba – ten przekaz musi dotrzeć do wielu
– Osoby chore na otyłość , tak jak wiele innych przewlekle chorych, wymagają diagnostyki i terapii. Trzeba pamiętać, że ta choroba wiąże się z ogromną liczbą powikłań praktycznie ze wszystkich układów i narządów, dlatego wymaga precyzyjnej diagnostyki związanej także z oszacowaniem powikłań oraz przewlekłej terapii – przypomniał prof. Artur Mamcarz, członek Zarządu Polskiego Towarzystwa Leczenia Otyłości.
Ekspert podkreślił, że choroba otyłościowa rozwija się w sposób dynamiczny, dlatego trudno oszacować, ile obecnie osób w naszym kraju jest nią dotkniętych. Jak zaznaczył, mamy dane rejestrowe z 2019 r. i do nich odwołujemy się obecnie, chociażby w najnowszych Zaleceniach PTLO dotyczących leczenia osób chorych na otyłość. – W dokumencie tym wyliczono, że w Polsce prawie 60 proc. osób ma nieprawidłową masę ciała (40 proc. otyłość, a 20 proc. nadwagę). W mojej ocenie te wskaźniki mogą być już nieaktualne. Nie zapominajmy, że po drodze mieliśmy pandemię COVID-19, a wówczas mieszkańcy UE przytyli. Po dwóch latach szacowano, że to jest średnio 5–6 kg na osobę. Myślę, że dzisiaj zbliżymy się do prawdy, gdy uznamy, że dwie trzecie mieszkańców Europy, w tym Polski, ma nieprawidłową masę ciała – zaznaczył prof. Mamcarz.
Dodał, że pewnie ciągle więcej osób ma nadwagę. – Niezapominajmy, że z nadwagą jest podobnie jak ze stanem przedcukrzycowym. Tak, jak ten stan może zakończyć się cukrzycą, tak nadwaga jest stanem przedotyłościowym, który może doprowadzić do choroby otyłościowej – wyjaśnił ekspert.
Ponad 200 powikłań narządowych i układowych
Prof. Paweł Bogdański, prezes Polskiego Towarzystwa Leczenia Otyłości, podkreślił, że powikłań, które daje choroba otyłościowa, jest ponad 200. – Ta choroba dotyka każdego narządu, dewastuje zdrowie i życie Polaków w tempie, które przeraża. Musimy wyraźnie podkreślić, że to jest sytuacja bez precedensu, w historii zarówno Polski, jak i świata – nigdy dotychczas tak dużo osób nie chorowało na tę przewlekłą chorobę – zaznaczył.
Wskazał też, że według raportu WHO opublikowanego w maju 2022 roku dzieci w Polsce tyją w najszybszym tempie w Europie. – Jeżeli taki nastolatek zostanie pozostawiony z tym problemem sam sobie, to dla niego ryzyko rozwinięcia pełnego obrazu choroby otyłościowej wzrośnie osiemnastokrotnie. Będziemy świadkami swoistej kuli śniegowej. Tych osób będzie przybywało w sposób zatrważający – stwierdził prof. Bogdański.
– Mamy dowody, że jeżeli zarówno mama, jak i tata mają nadmierną masę ciała, to już rodząc się, dziecko jest zagrożone rozwojem tej choroby w przyszłości – dodał.
– Nie zapominajmy, że choroba ta dewastuje zdrowie. Dotyczy wszystkich specjalności medycznych. Obserwujemy, że pacjenci chorujący na otyłość ustawiają się w kolejkach do różnych specjalistów, którzy tak naprawdę leczą powikłania otyłości zamiast chorobę podstawową. To właśnie przyczynowe leczenie choroby jest najskuteczniejsze. Związek przyczynowo-skutkowy pokazuje np., że u kobiety z BMI powyżej 35 (otyłość drugiego stopnia) ryzyko pojawienia się cukrzycy typu 2 zwiększa się dziewięćdziesięciokrotnie, to jest wzrost o 9 tys. procent – zaznaczył prof. Bogdański.
– W kolejkach do ortopedów ustawiają się otyłe kobiety cierpiące na bóle kolan. To właśnie nadmierna masa ciała w 70 proc. odpowiada za konieczność wykonania endoprotezy stawu kolanowego (dane brytyjskie). W efekcie dochodzi do wydłużenia się kolejek do specjalistów i ponoszenia ogromnych kosztów – mówił ekspert, wskazując, że politycy mogą szybko rozwiązać problem kolejek do specjalistów, jeśli zaczną leczyć chorych na otyłość.
Wskazał też, że choroba otyłościowa to problem kardiologów, hepatologów, nefrologów, onkologów, dermatologów, psychiatrów. – Trudno mi nie wskazać specjalisty, który by nie pokazywał problemów w swojej dziedzinie, do których prowadzi choroba otyłościowa. Dla przykładu ryzyko wystąpienia nadciśnienia tętniczego u osób chorych na otyłość wzrasta 6–8-krotnie, to samo z migotaniem przedsionków, postępem choroby niedokrwiennej serca, miażdżycą – to cała lista sercowo-naczyniowych powikłań – zaznaczył prof. Bodgański.
– Podobnie jest w onkologii. Możemy tworzyć najlepsze programy leczenia chorób nowotworowych, ale jeżeli nie zaczniemy tu i teraz rozpoznawać i leczyć chorych na otyłość, to żaden budżet państwa tego nie wytrzyma. Lawinowo rosną koszty, zarówno bezpośrednie, jak i pośrednie związane z leczeniem wszystkich chorób i powikłań choroby otyłościowej. To rzeczywiście choroba interdyscyplinarna, ale też choroba, którą opłaca się leczyć. Amerykanie wyliczyli, że jeden dolar wydany na profilaktykę leczenia otyłości zwraca się sześcioma dolarami. W czasach, w których żyjemy, kiedy będziemy musieli każdą złotówkę liczyć, najlepszym sposobem kształtowania polityki zdrowotnej jest zainwestowanie w
leczenie chorych na otyłość – podkreślił ekspert.
Chorobę trzeba leczyć!
Prof. Lucyna Ostrowska, prezes elekt PTLO, zwróciła z kolei uwagę na konieczność zapamiętania, że w zaopiekowaniu się chorym na otyłość nie chodzi jedynie o leczenie powikłań tej choroby. – Pokutuje takie przekonanie, że pacjent dużo je, bo lubi albo często spotyka się towarzysko, a może przecież być tak, że ma on zaburzenie sygnalizacji w ośrodkowym układzie nerwowym – w dwóch ośrodkach sytości i głodu oraz w ośrodkach nagrody. Lecząc pacjenta, musimy wiedzieć, w co celujemy. W terapii choroby otyłościowej chodzi o to, aby pomóc choremu w uzyskaniu prawidłowej homeostazy energetycznej, po to, żeby dał radę pracować nad zmianą swojego stylu jedzenia – stwierdziła.
Wyjaśniła też, że w tej chwili mamy do dyspozycji skuteczną, bezpieczną farmakoterapię i ścisłe wskazania do niej. – Farmakoterapia ma korzystnie wpływać na stany zapalne tkanki tłuszczowej, zmniejszać nasilenie złej sygnalizacji w CUN i też działać na powikłania. Dlatego mamy wskazania, że farmakoterapię możemy zastosować u pacjenta, którego BMI jest równe albo większe od 30 cm na metr kwadratowy, albo u pacjentów z nadwagą, ze wskaźnikiem BMI równym 27, u którego występują powikłania związane z chorobą otyłościową albo czynniki ryzyka tych powikłań – mówiła prof. Ostrowska.
Podkreśliła również, że obecnie mamy zarejestrowane dwa leki do leczenia choroby otyłościowej, a dwa kolejne czekają na wejście na rynek. – Pierwszy z nich – liraglutyd – ma działanie ośrodkowe i obwodowe, co oznacza, że poprawia sygnalizację w ośrodku sytości, zmniejszając uczucie głodu. Działa też na ośrodek nagrody, ale nie tak silnie, jak jego następca semaglutyd. Ten ostatni jest zarejestrowany, ale jeszcze niedostępny w polskich aptekach. Semaglutyd działa silniej na ośrodek sytości, dzięki czemu pacjent szybciej się nasyca i zjada mniejsze porcje. Dodatkowo silnie oddziaływuje na ośrodek nagrody, ułatwiając pacjentowi pracę nad nawykami żywieniowymi. Wpływa też na zmniejszanie insulinooporności tkanek, dzięki czemu chory ma szansę uzyskać równowagę energetyczną i w pewnym momencie redukować tkankę tłuszczową – wyjaśniła ekspertka.
Inny lek zarejestrowany w Polsce łączy w sobie dwa leki – naltrekson i bupropion. Ma on działać przede wszystkim na ośrodek nagrody i jest przeznaczony dla pacjentów, którzy zgłaszają niekontrolowane, emocjonalne jedzenie oraz dla osób rzucających palenie – zaznaczyła, dodając, że eksperci czekają na rejestrację kolejnego leku, która ma nastąpić w przyszłym roku.
Operacje bariatryczne
Dr hab. n. med. Mariusz Wyleżoł, wiceprezes PTLO, a także przewodniczący Komitetu Organizacyjnego Kongresu wskazał natomiast na rolę i znaczenie operacji bariatrycznych u chorych na otyłość. Jak wyjaśnił, ten sposób leczenia w erze farmakologicznej będzie przeżywał swój rozkwit.
– Farmakoterapia będzie w przyszłości stosowana na szeroką skalę, bo takie są potrzeby związane z leczeniem przyczynowym i powikłań choroby otyłościowej. Jednocześnie – tak jak w leczeniu innych chorób – będziemy obserwowali nieskuteczność postępowania farmakologicznego u pewnej grupy chorych. Wówczas naturalną konsekwencją będzie sięganie po chirurgię – zaznaczył.
– Historia chirurgicznego leczenia otyłości liczy sobie 70 lat. Bardzo ważne jest to, że w dobie, kiedy nie było farmakoterapii przeciwotyłościowej, lekarz zajmujący się leczeniem otyłości mógł zaproponować chorym konkretną ofertę – była nią operacja bariatryczna – dodał dr Wyleżoł.